Număr vizualizări 556 ori
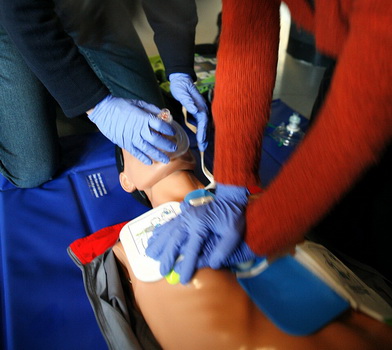
Resuscitarea este totalitatea manevrelor și tratamentelor destinate salvării vieții pacientului care a suferit un stop cardio-respirator. Iată un video care arată cum se execută resuscitarea și cum se folosesc defibrilatoarele automate care de obicei se găsesc în locuri publice, avioane, locuri de muncă, etc.
În principiu, în fiecare caz de stop cardiac neprevăzut, pe stradă, acasă sau la spital, pacientul trebuie resuscitat sau reanimat (cele două sunt sinonime.) La fel și bolnavii care au suferit stop cardiac după înec. (La cei înecați în ape reci, prognoza este mai bună, fiindcă temperatura joasă scade nevoia de oxigen a creierului.)
Cine nu trebuie resuscitat? Răspunsul la această întrebare diferă în funcție de legile în vigoare, de decizia bolnavului și a familiei, care la rândul ei este influențată de credința lor religioasă. În principiu, cei cu boli incurabile, terminale, ireversibile, nu ar trebui resuscitați.
Îmi amintesc un caz care a stârnit multe comentarii în presa israeliană și în rândul personalului medical. O femeie de 95 de ani, care avea cancer cu numeroase metastaze, a avut un stop cardiac. Era noapte. Medicul de gardă era tânăr și cu puțină experiență. Împreună cu două asistente medicale, el s-a “năpustit” asupra bolnavei și a început să o resusciteze cu compresii toracice și respirație artificială, după protocol. La un moment dat, pe monitor a apărut un ritm de fibrilație ventriculară. Defibrilatorul era pregătit; medicul a declanșat un șoc electric. Ritmul cardiac al bolnavei s-a normalizat, dar în timpul șocului în defibrilator s-a produs un scurt circuit și flacăra a provocat arsuri de gradul 2-3 pe tot toracele pacientei. Femeia a murit după 24 de ore, în chinuri și dureri. Dimineața, când femeia mai “trăia”, rudele revoltate l-au întrebat pe doctor de ce o resuscitase, doar se știa că boala ei este incurabilă. Răspunsul automat al medicului a fost: “Bolnava nu avea ordin de a nu fi resuscitată (DNR – Do not resuscitate.) Dacă nu o resuscitam, oamenii legii ne-ar fi luat la întrebări.”
În Israel oricine poate depune o cerere la Ministerul Sănătății pentru a obține un document legalizat cu directive în avans, unde se specifică exact dorințele persoanei: în caz de urgență, ce tratamente să i se facă sau nu și dacă vrea să fie resuscitată sau nu. Dacă persoana este conștientă la internare, înaintea unei proceduri riscante, ea poate să semneze o declarație prin care refuză anumite intervenții, inclusiv resuscitarea. O altă posibilitate este ca persoana să desemneze dinainte un împuternicit care să-i reprezinte interesele atunci când ea nu este conștientă și acesta va semna declarația. Pe cât posibil, directivele în avans sunt respectate. (1)
Este foarte important ca documentul cu directivele în avans să fie atașat întotdeauna de buletinul de identitate al bolnavului și/sau familia să fie prezentă, pentru ca personalul medical să știe că această persoană nu trebuie resuscitată. Acum câțiva ani, rudele revoltate ale unei bolnave în vârstă de 90 de ani, dementă, mi-au reproșat că în timpul gărzii ea a fost operată în stare gravă de o perforație intestinală, deși avea directive în avans de a nu fi operată și/sau resuscitată. Pacienta a decedat a doua zi. Le-am explicat că ei ar fi trebuit să o însoțească cu documentul.
România este una dintre puținele țări europene fără un protocol clar de DNR, pentru pacienții aflați în fază terminală. (2) “Cazul Pantelimon” ar putea arăta că “nu există dreptul de a muri”, iar medicii sunt nevoiți să ia decizii neacoperiți de lege. (3) Menționăm că acest caz se află încă în proces de cercetare judiciară.
Dar dacă e nevoie de o intervenție chirurgicală urgentă sau paliativă, deciziile se pot complica. Uneori o operație paliativă poate ușura suferința unui bolnav terminal și în acest caz ordinul DNR poate fi abandonat temporar. De mai multe ori s-a întâmplat că un bolnav relativ tânăr și fără vreo boală terminală sângera puternic, punându-i viața în pericol, dar el refuza să fie operat. În acest caz, așteptam până bolnavul își pierdea cunoștința din cauza stării de șoc, ne consultam telefonic cu comisia de etică a spitalului și după ce primeam semnăturile a trei medici specialiști, operam bolnavul. După operație, acei bolnavi ne-au mulțumit că le-am salvat viața.
Dar cazul cu femeia de 95 de ani care suferea de o boală incurabilă era diferit. Oare medicul de gardă a procedat corect când a resuscitat-o? Din punctul de vedere al legii da, fiindcă nici ea și nici fiul ei nu dispuneau de documentul cu directive în avans.
Dar mulți medici și asistente medicale încearcă să se gândească nu numai la aspectul strict legal, ci și la partea umană a tratamentului: ce pot face pentru a-l ajuta pe bolnavul terminal, incurabil care are nevoie de resuscitare. Cum poate fi medicul un „bun samaritean”? Uneori, în secțiile de interne am văzut cazuri disperate în care medicul șef și familia au ajuns la o înțelegere tacită, nedocumentată, că bolnavul nu va fi resuscitat în caz de stop cardiac. Însă această atitudine umană nu este lipsită de riscuri: unii membri ai familiei, nefiind informați sau dorind compensații financiare, pot să depună o reclamație împotriva medicului.
În unele cazuri se folosește și așa-numita resuscitare falsă, lentă sau “Hollywood code” (în stil Hollywood). Când medicii și/sau asistentele medicale sunt chemați la patul unui bolnav incurabil care a avut un stop cardiac, resuscitarea se face numai „de formă”. Personalul nu fuge la camera bolnavului, compresiunile toracice sunt superficiale, ineficiente. Această metodă este aleasă nu din lene, indiferență sau din lipsă de cunoștințe, ci din milă față de bolnav și pentru a da familiei impresia că s-a făcut “tot posibilul”. Întrebarea cheie este dacă familia, conștientă de boala terminală a pacientului, se așteaptă întotdeauna ca medicul să facă “tot posibilul”, sau doar ca medicul să declare acest lucru, pentru ca familia să aibă conștiința împăcată și să se evite posibile conflicte în familie. Corect ar fi ca medicul să explice familiei sau împuternicitului medical că va face o resuscitare “de formă” și să explice de ce. Dar reacția familiei este adesea impredictibilă. De aceea, resuscitarea falsă nu este considerată etică și personalul medical riscă să fie acuzați de malpraxis, așa cum a fost cazul Pantelimon. Dar suntem convinși că multe familii care nu dispun de documentul cu directive în avans ar fi de acord cu această metodă. O alternativă mai riscantă din punct de vedere medico-legal este cea amintită mai sus, înțelegerea tacită cu unul sau mai mulți membri ai familiei ca în caz de stop cardiac, bolnavul să nu fie resuscitat.
Resuscitarea falsă a provocat dezacordul și chiar repulsia unor medici și a presei, deși unii bio-eticieni (4) o aprobă și chiar publicul nemedical (5) o consideră acceptabilă, uneori chiar necesară. La prima vedere ea arată ca malpraxis și poate fi chiar pedepsită penal dacă se ajunge în instanță. Unele spitale au și interzis-o. Mulți condamnă această semi-resuscitare, pentru că ea arată ca și cum familiile pacienților ar fi înșelate. Și totuși, după cum spuneam, (5) chiar o parte a publicului nemedical înțelege logica acestei metode și practica de resuscitare falsă continuă, fiindcă există mulți „buni samariteni” printre medici și asistente medicale.
Pentru ca resuscitarea falsă să nu mai fie practicată, ar trebui să eliminăm toate cauzele care o motivează, adică bolile terminale, incurabile, ireversibile. Până atunci, această metodă rămâne un act silențios pentru apărarea decenței, compasiunii și a unei medicini umane.
Iată un clip care explică “tehnica” resuscitării false sau lente și problemele ei etice față de bolnav și familie.
Deși nu am practicat niciodată aceasta metodă de resuscitare în cariera noastră de medici, o înțelegem și suntem de acord cu ea, cu condiția ca personalul medical care o practică a studiat cazul și știe exact ce boli are pacientul. Dar cei care fac resuscitarea falsă trebuie să informeze familia și să-i ceară permisiunea.
Ne-ar interesa părerea cititorilor despre folosirea acestei tehnici de “resuscitare” în cazurile speciale pe care le-am menționat.
Tiberiu Ezri si Peter Szmuk
Bibliografie
- https://www.nhs.uk/tests-and-treatments/do-not-attempt-cardiopulmonary-resuscitation-dnacpr-decisions/
- https://adevarul.ro/stiri-interne/societate/romanii-nu-au-dreptul-la-un-sfarsit-demn-medic-2381490.html#google_vignette
- https://www.libertatea.ro/stiri/analiza-cazul-pantelimon-scoate-la-iveala-deficiente-majore-din-sistemul-de-sanatate-nu-exista-dreptul-de-a-muri-iar-medicii-iau-decizii-neacoperiti-de-lege-4989107
- https://www.statnews.com/2025/08/07/slow-code-fake-cpr-ethics-research/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12015798/
Sursa ilustrației
https://commons.wikimedia.org/wiki/File:CPR_training-04.jpg Rama, CC BY-SA 2.0 FR <https://creativecommons.org/licenses/by-sa/2.0/fr/deed.en>, via Wikimedia Commons

21 Comments
Articol excelent si binevenit!
Problemele legate de resuscitare in cazul unui stop cardiac sunt mult mai complexe decat ma asteptam si articolul mi-a intarit convingerea ca nu se poate niciodata generaliza si trebuie intotdeauna de avut in vedere cazul specific al pacientului, ceea ce nu este usor cand fiecare moment conteaza.
Din punct devedere practic, articolul imi ofera un fir calauzitor privitor la documentul cu directivele in avans. Eu l-am primit mai demult, dar tot aman sa-l completez fiindca e voluminos si ia mult timp sa-l parcurg si sa-l completez. Si, mai ales, nu stiam cum sa completez rubrica cu resuscitarea dupa un stop cardiac. Acum imi este clar ca atata timp cat nu sufar de o boala terminabila sau incurabila, pot cere fara jena sa se aplice resuscitarea, dar daca situatia se va schimba in viitor, probabil mi se va permite sa-mi modific preferintele.
In Statul Michigan tistoria oricarui pacient poate fi accesata electronic, ceea ce simplifica lucrurile pentru medici: o simpla privire asupra listei de probleme mrdicale din fisier nu ia mult timp in nici o situatie. dar e o conditie ca medicii sa aiba acces la fisiera ta medicala: ei trebuie apartina retelei Michigan Medicine, cea mai vasta si buna retea de medici din stat si de spitale uni
Si aici constat unele limite ale acestui sistem bun.. Daca ai un stop cardiac inafara granitelor Statului Michigan, cum pot medicii sa-ti aceseze datele medicale cand tu esti inconstient si nu le poiti acorda aceasta permisiune?
Multumesc Marina!
Sunt 100% de acord cu Hava.
Resuscitarea unei persoane in cazurile descrise in articol este intr-adevar o dilema cu cel putin doua taisuri.
In ebraica exista o expresie foarte interesanta a acelor doua taisuri.
Sunt oameni si organiztii care preiau dorinta unora de a nu fi resuscitati atunci cand conditia sanattii lor e foarte grava, iar resuscitare nu ar face deat probleme (exprimare aproximativa ca sa nu lungesc) Pentru a avea un asemenea documente, exista in Israel o procedura care poate fi indeplinita, atunci cand persoana se refera la ea insasi fiind in deplinatatea facultatilor mintale.
Privind hotararea familiei situatia este cu adevarat complicata, nu e usor pentru unii sa accepte moartea unei persoane foarte apropiate si dragi, de aceea nu si-ar da cu usurinta acceptul pentru a “nu incerca” in orice conditii.
La varsta de 105 ani, mama mea s-a inecat mancand supa. Dupa experiente ei, dar cred ca e valabil la oamenii batrani, uneori chiar si la cei de varsta noastra (banuiesc ca majoritatea baabelienilor stiu la ce varsta ma refer) se ingusteaza tubul esogacului si aceasta produce dificultati de inghitire sau mai curand trecerea hranei mestecate pentru a ajunge in stomac – s-o fi numind cumva dar nu-mi amintesc.
Mama nu a mai putut respira, si incet incet a cazut intr-un fel de stare de coma, noi nu am putut face decat sa chemam Salvarea si acestia au dezbracat-o, pus-o pe pamant si aplicat procedura de resuscitare. Era pentru prima oara cand am lasat-o pe mama me mainilei altor oameni, mai ales nu am fost alaturi tot timpul. Dupa 20 de minute in care nu au reusit, mi-au comunicat situatia si nu am avut ce sa spun, simteam ca ne despartim petnru totdeauna. Clipe dupa ce mi-am dat cumva consimatamantul mama a inceput sa respire si tensiunea i s-a urcat la 100, dar era deja in drum spre spital.
Am luat-o pe Maria, femeia care ne ajuta si care locuia desigur la noi si am fugit in spatele salvarii. A fost introdusa in camera de terapie intensiva.
Situatia care s-a creat era cumplita din punctul meu de vedere, as putea sa scriu inca dar as depasi poate chiar 2000 de cuvinte. Am ce sa spun, dar probabil ca pe nimeni nu intereseaza.
Moartea mamei a survenit a doua zi la sfarsitul diminetii de 7 ianuarie 2018. Felul in care au procedat acolo in camera TI, m-a scos din minti, am apelat la directorul secteiei de urgenta de la Rambam, ulterior, caci pe momente nu aveai cu cine sa vorbest. Totul mi se parea halucinant, tot ceea ce am vazut in acea dupa amiaza de 6 inuarie, unica data cand am lasat-o pe mama singura la un spital. Daca nu ar fi avut varsta de 105 ani (nascuta in decembrie 1912) nu as fi lasat lucrurile fara a “face ceva”, am facut si asa, Am fost in total dezcord cu procedura pe care o foloseau cei responsabili de la spitalul Rambam fata de oamenii care insoteau membrii ai familiei la camera aceea.
Imi pare rau daca onorabilii doctori de TI, un grup atat de simpatic si specialist de la baabel, vor fi deranjati sau poate revoltati, sau vor tinde sa zambeasca de siguranta pe care o afisez.
Odina vesnica mamei tale. Odihneasca-se in pace.
Imi pre rau ca asta e ce ai de spus dupa cele scrise.
Oricum vorbeam de anul 2018, adica peste 6 ani.
Si in pace, dupa ce a trecut prin tratamentul de terapie intensiva, cu siguranta ca nu s-a putut odihni.
Nici eu !!
Tu esti vesnic nemultumita de ceva, O adevarata revolutionara creatoare. Experienta mea cu terapia intensiva a fost alta si ca medic si ca pacient (ambii parinti), Merita sa citesti ce-am publicat mai demult la baabel – :Atitudinea medicinei moderne fata de bolnavii terminali:,
Femeia de 95 de ani a suferit în plus din cauza resuscitării.
Dar medicul nu avea documente și risca să fie învinovățit.Ce dilemă umană și pentru medic și pentru pacient și pentru familie.
“Documentul din avans trebuie atașat la bultein.” Asta nu știam .Credeam că Ministerul Sănătății anunță medicul atunci când e cazul.
Resuscutarea falsă . Chiar titlul provoacă o senzație neplăcută.
Deși intențiile ei sunt în folosul pacientului, atunci când motivele sunt bine înemeiate, legea interzice.
Sunt așa de multe paradoxuri în medicină ca și de altfel în toată viața ,.
Pe mine mă interesează primil videoclip in care se arată cum se face resuscitarea ,chiar înainte ca pacientul să ajungă la medic,
Pentrucă știu că multe persoane ,care erau sănătoase în general au scăpat de moarte imediata ,pentrucă au fosr defibrilați și resuscitați.
Acest videoclip trebuie ascultal privit și chiar învățat. Crucea roșie face cursuri pentru orce persoană care dorește să învețe resuscitarea unui om, acasă, pe stradă, oriunde dând primul ajutor al resuscitării.
Articol foarte necesar , mai ales în perioada actuală. Mulțumim ! O noapte liniștită !
Ai dreptate Evi în afară de propoziția în care scrii că ministerul sănătăți trebuie să-l anunțe pe medic atunci când este cazul. Acest lucru este imposibil. Considerând că 500.000 din populația Israelului ar avea un document în avans medicul nu poate știi acest lucru decât dacă începe să caute în computer în site-ul ministerului sănătății ceea ce nu este posibil în cazurile urgente cum este resuscitarea. Așadar, dacă bolnavul este internat și nu are lângă el un membru de familie care să ateste că există documentul, el trebuie să se afle în buletinul lui. Acolo îl ținem și noi.
Ultimul tău comentariu este foarte important!
Cum se împacă falsa resuscitare cu preceptele iudaice? Întreb asta pentru că, din câte ştiu, o parte din legislaţia israeliană e conformă cu iudaismul.
O întrebare legitimă. Țin minte un caz fără nicio șansă la care ministrul sănătății, un habotnic, a interzis ca bolnavul să fie desconectat de ventilator, deși i s-a diagnosticat moarte cerebrală.
În articolul citat mai sus, publicat la Baabel am scris și despre acest subiect.
Problema cu atașarea la buletinul de identitate e o informație importantă pentru mine .Eu am asemenea documente și nu știam că așa trebuie procedat.
Mulțumesc.
Subiectul articolului e foarte interesant. Cred că factorul hotărâtor în opţiunea resuscităţii inutile este capacitatea limitată a paturilor din secţiile de Anestezie şi Terapine Intensivă. Nu poţi să nu-ţi pui întrebarea dacă resuscitarea care nu mai poate ameliora starea unui bolnav terminal nu lipseşte de şanse un bolnav care are şanse să se refacă, dar are nevoie momentană de un pat la ATI. Dacă pacientul nu şi-a exprimat opţiunea sau nu a mandatat un membru de familie, decizia rămâne la latitudinea medicilor care devin, brusc, stăpânii vieţii şi morţii. Apropo de acest subiect, mă întreb cât de moral este să ocupi ani de zile un pat ATI cu un pacient aflat în comă, precum Michael Schumacher sau Ariel Sharon? Poate un articol viitor va aborda acest subiect.
Nu știu de Michael Schumacher, dar de Ariel Sharon îmi amintesc perfect, era în cămăruța de rezervă a fostei secții ATI 2. Era clar că primea condiții speciale. Nu numai că l-au ținut luni de zile, dar pentru el au cerut tot felul de medicamente care nu erau în uz curent și ne-au dat o grămadă de bătaie de cap. Dar nimic nu i-a mai ajutat. Ai dreptate, acel pat de ATI ar fi putut salva alte vieți.
Greșelile de tratament dinainte de internare nu pot fi corectate printr-un pa ICU la un bolnav vegetativ.
Evident, de la început era clar că totul nu avea niciun rost. A stat la ATI numai pentru că se numea Ariel Sharon.
Comentariul este foarte relevant mai ales în a doua jumătate a ei. Despre acest subiect am scris pe larg într-un articol publicat la 19 martie 2020, la Baabel “Atitudinea medicinei moderne față de bolnavul terminal” și într-un capitol al unei cărți de specialitate publicată în România “Boala cronică” editată de Dr. Magdalena Iorga – Editura Policrom 2020.
Cât despre primul comentariu, majoritatea bolnavilor care sunt resuscitați în spitale sunt de pe secțiile de madicina internă și chirurgie unde este și un turnover mult mai mare decât la terapia intensivă. Dacă un bolnav terminal ajunge la ICU sau devine acolo terminal, practica la noi este transferarea la secțiile de medicină internă. cauza principală de lipsă de paturi în Israel și presupun și în România este planificarea incorectă a numărului de paturi ICU față de numărul total de paturi de spital și lipsa de personal. Educă-l, mai ales de asistente așa că uneori, rar se întâmplă ca este pat liber, dar nu este personal.
Multe dileme morale se pot identifica în medicină! Eu am considerat întotdeauna că suferința inutilă nu trebuie prelungită. Nu voi reuși să uit niciodată un caz din familia mea – o verișoară care s-a prăpădit la 42 de ani de un cancer nemilos care a lăsat doi copii orfani de mamă. În ultimele zile, când mama ei o îngrijea, suferința devenise atât de mare încât propria ei mamă ne-a transmis nouă rudelor ”rugați-vă să moară”. Așadar sunt în favoarea resuscitării de formă. Articolul este foarte interesant atât prin informațiile pe care le conține cât și prin întrebările care provoacă cititorii.
Mulțumesc Anca
În Israel există sistemul Hospis acasă prin care bolnavul terminal primește pe gratis asistență medicală – medic și asistenta o dată pe săptămână. trebuie numai să apelezi la sistemul medical de care aparții. În caz de dureri insuportabile li se administrează bolnavilor terminali o infuzie cu morfină și alte calmante.
Acest sistem există în România din câte știu. Situația menționată de mine se întâmpla în Canada. Cum spuneam, dilemele sunt multe și pline de nuanțe.
Cine să fie resuscitat și cine nu? Este o întrebare extrem de grea, medicul nu este Dumnezeu ca să decidă cine să trăiască și cine să moară, mai ales că decizia trebuie luată instantaneu. Cel mai bine este dacă există directive în avans. Totuși, atunci când șansele sunt nule, dar resuscitarea este obligatorie prin lege, cred că resuscitarea făcută numai de formă este îndreptățiă.