Număr vizualizări 1596 ori
I have learned from my life in medicine that death is not always an enemy. Often it is good medical treatment. Often it achieves what medicine cannot achieve—it stops suffering. (Am învățat din viața mea de medic că moartea nu este întotdeauna un dușman. Adeseori este un tratament adecvat. Adeseori ea obține ceea ce medicina nu poate să obțină: oprește suferința). Christiaan Barnard – Good Life, Good Death
Mă gândesc zilnic cu îngrijorare la doi oameni care-mi sunt foarte dragi. El a împlinit 93 de ani, este perfect lucid și stă zilnic două ore la calculator, ascultând muzică clasică și vizionând videoclipuri, mai ales cu preferatul său, André Rieu. Însă majoritatea zilelor și nopților suferă mult. Nu prea doarme, boala pulmonară cronică îi cauzează o tuse permanentă, iar ziua stă doar în scaunul cu rotile. În ultimii trei ani i se face dializă de două ori pe săptămână. Nu iese pe stradă, nu umblă. Tot timpul e în scutece. Dar cu toate suferințele el vrea să trăiască și să rămână cât mai mult în mijlocul familiei. Şi noi vrem acest lucru.
Ea are 87 de ani și este destul de sănătoasă fizic. Demența încă nu este foarte gravă, îi recunoaște încă pe cei din jur, dar situația se deteriorează văzând cu ochii: nu-și amintește numele strănepoților, nici pe ce stradă stă, nici nu știe care este data exactă. Adesea repetă ceea ce a spus acum câteva minute. Câteodată spune că a venit timpul să moară.
Oare cât timp mai au aceși oameni până ce vor fi considerați bolnavi terminali? Și ce facem dacă situația se agravează și e nevoie de internare la spital, eventual la terapie intensivă? Atât ei, familia lor, cât și medicii vor întâmpina nu puține dileme în deciziile pe care vor trebui să le ia într-un viitor mai mult sau mai puțin apropiat.
Într-o zi, plimbându-mă prin oraș, am găsit o carte aruncată. În ultimii ani oamenii se descotorosesc de cărți care ocupă mult loc și oricum, cred ei, toate informațiile se pot primi prin internet. Dar aceasta era o carte veche, o raritate. În această carte (1), publicată în 1940, Alfred Worcester, fost profesor la Harvard, susține că datoria noastră primordială ca medici este să ușurăm suferințele bolnavilor în vârstă și să le îmbunătățim calitatea vieții, acest țel fiind chiar mai important decât prelungirea vieții lor. Prelungirea vieții trebuie să fie condiționată de dorința lor de a trăi. Bolnavii terminali, muribunzi, trebuie să-și termine zilele în mijlocul familiei și cu cât mai puțină suferință.
Oare de atunci s-a schimbat ceva în atitudinea medicilor față de bolnavii terminali? Și dacă da, spre bine sau spre rău? Răspunsul este complex și nu este clar nici specialiștilor în materie de psiho-geriatrie sau oncologie, medici care se ocupă frecvent de îngrijirea bolnavilor terminali. În următoarele rânduri voi aborda acest subiect de o importanță majoră, bazându-mă mai mult pe bunul simț al unor medici condeieri și nu pe date științifice.
Definiția unei boli terminale este complexă. Ea poate fi definită (2) în general ca o boală incurabilă, care probabil va duce la moartea bolnavului. Această definiție se poate aplica multor boli, cum ar fi cancerul incurabil, demența, bolile cardiace în stadiu terminal, bolile neuromusculare grave, etc. Totuși din motive organizatorice și formale, bolnavul terminal este adesea definit ca cel cu o speranță de viață care nu depășește șase luni. Considerând că medicina modernă poate prelungi viața unui bolnav terminal cu mult peste șase luni, această definiție rigidă are multe dezavantaje.
Medicina modernă, alimentația variată și stilul de viață sănătos prelungesc în mod continuu speranța de viață a oamenilor. În cartea sa Homo Deus (Omul Dumnezeu) (3), filozoful și istoricul israelian-american Yuval Noah Harari deduce logic și parțial documentat că în viitorul nu prea îndepărtat oamenii nu vor mai muri de boli, ci numai în accidente și în în războaie, deci vor fi practic nemuritori. Fără documentația și cunoștințele lui Harari și având o fire mai pesimistă, eu cred că resursele globului terestru fiind limitate, nu se vor putea plăti pensii, deci posibilitatea “nemuririi” nu va exista. Îmi este greu să-mi imaginez oamenii ajungând la (să zicem) 150 de ani, umflați cu medicamante și funcționând numai cu ajutorul unor proteze electronice în locul organelor care au dat deja faliment. Oare ne-am dori așa ceva?
Fostul președinte al academiei americane de gerontologie, profesorul Leonard Hayflicks, este mai realist decât Harari, susținând că spre deosebire de animale, noi am învățat cum să scăpăm de moarte mult după ce ne-am făcut datoria de a ne reproduce și prin acest miracol trăim o experiență care în mod teleologic nu ne-a fost destinată, cea de a avea o viață lungă. Ca urmare, cu cât îmbătrânim, cu atât mai mult suferim de boli asociate cu bătrânețea, unele din ele, cum ar fi demența și boala Alzheimer fiind considerate boli terminale. Chirurgul și scriitorul american de origine indiană, Atul Gawande, (4) profesor tot la Harvard, susține că după vârsta de 40 de ani capacitățile noastre intelectuale încep să scadă, iar la 85 de ani, 40% dintre oameni suferă de un anumit grad de demență.
Revenind la subiectul acestui articol, cel al atitudinii medicinei și a medicilor față de bolnavii terminali, am văzut că în urmă cu 80 de ani medicii pledau pentru respectarea demnității bolnavilor, inclusiv a celor condamnați la moarte, suferind de o maladie terminală. În 1945 majoritatea bolnavilor terminali și a bătrânilor mureau în mijlocul familiei, însă în anii 1980 numai 17%. Cum și unde mor ceilalți 83%? Ce s-a schimbat de atunci și ce se întâmplă în zilele noastre? Psihiatrul american Stephen Bergman, cunoscut sub pseudonimul Samuel Shem, descrie relația dintre medic și pacient în romanul satiric The House of God (Casa Domnului), publicat în 1978 (5). În 1984 a fost produs și un film după această carte. În carte domină un umor cinic, adesea grotesc, cu intenția de a critica sistemul medical american în care scopul primordial este câștigul financiar pe contul bolnavilor, mai ales al bolnavilor terminali.
https://www.youtube.com/watch?v=bPllfH9YREA

Eroul principal al romanului este Roy Basch, un proaspăt absolvent al facultății de medicină, repartizat să facă stagiul la o secție de medicină internă a spitalului imaginar House of God. În primul capitol, Roy își petrece împreună cu iubita lui, Berry, o binemeritată vacanță în Franța, după terminarea stagiului traumatic de un an la House of God. Fiecare gând și faptă îi sunt împovărate și impregnate de cele văzute și trăite în acel spital diabolic. Aparent, intenția autorului este de a-i informa pe tinerii medici despre ceea ce-i așteaptă. Începutul carierei este însă mult prea traumatic și cartea încearcă să dezvăluie publicului beteșugurile sistemului medical, care duc până la dezumanizarea involuntară a unora dintre persoanele care îi tratează pe bolnavi. Autorul critică sistemul și pe cei care îl servesc, inclusiv pe medicul rezident șef, The Fish, care nu se atinge de bolnavi, dar citește mult din literatura medicală universală și participă la congrese. Invențiile medicale pseudo-științifice sunt reprezentate elocvent de Marea Invenție Americană a doctorului Jung, oglinda anală, cu care fiecare om își poate cerceta propriul anus.
Cea mai dureroasă și mai grotescă descriere, relevantă la subiectul acestui articol, este “tratamentul” acordat bolnavilor terminali. Ina, o bătrânică dementă, este tot timpul reinternată împotriva voinței ei și i se fac analize fără rost. Rokitansky, fost profesor universitar, care a suferit un accident cerebral devastator, nu înțelege nimic, nu se mișcă, dar este alimentat cu forța. Laszlo, (Omul galben) are o hepatită fulminantă terminală, care sângerează tot timpul, el primește nenumărate transfuzii și este zilnic reanimat, deși soarta îi este pecetluită. Este evidentă și indolența medicilor privați care fac totul că să-i țină în viață pe acești bolnavi internați. Intervențiile noilor interni contrazic tot ceea ce au învățat la facultate, dar răspunsul atotștiutorului medic rezident, The Fat Man (Grăsanul), singurul medic activ din secția de medicină internă, specialiștii fiind ocupați cu congresele, era că el știe că în carte scrie într-un fel, dar la ei se procedează altfel. Grăsanul a inventat un dicționar special pentru acest loc și pacienții de acolo. Bolnavii terminali erau numiți GOMER (Get Out of My Emergency Room – Ieși afară din camera mea de urgențe). Tot el a inventat și cele 13 legi ale spitalului House of God, prima fiind “gomerii nu mor niciodată”. Această lege stătea la baza urii dintre gomeri și medicii spitalului. Gomerii s-au săturat să mai fie internați degeaba, iar medicii să-i trateze fără rezultat. Una din secțiile cele mai groaznice era terapia intensivă, pe care Grăsanul o numea “Mausoleul de pe coridor”.
Tinerii medici își înecau trauma psihică produsă de cele trăite în acel loc odios prin alcoolism și dezmăț, într-o vreme când nu exista SIDA și nici hărțuirea sexuală. La acest spital tinerii medici erau apreciați nu după numărul vieților salvate, ci după cel al autopsiilor. Roy Basch a fost singurul care s-a revoltat împotriva reanimării bolnavilor terminali. Printre ei era pacientul-medic Sanders, care suferea de cancer pulmonar incurabil. Rezidenta Jo, care îi reanima pe toți muribunzii, voia să procedeze la fel și cu Sanders dar internul Roy a oprit-o, lăsându-l pe Sanders să moară în liniște.
Din propria mea experiență de medic anestezist care a lucrat doi ani în SUA, medicina americană continuă să aibă paradoxuri, de la centre de excelență mondială și până la cealaltă extremă, în care nivelul asistenței medicale este scăzut.
Din păcate și în Israel bolnavii terminali rămân o sursă financiară importantă pentru medicina particulară și chiar pentru cea publică. În Israel, probabil și în multe alte țări, există centre unde sute de bolnavi terminali sunt menținuți în viață prin mijloace artificiale, în loc să fie lăsați să moară în liniște. Această situație rezultă nu numai din interese financiare, ci și din motive psiho-sociale, juridice și de educație medicală eronată. De asemenea, modul în care bolnavii terminali vor muri poate să fie sau să nu fie influențat de bolnavul însuși. Acest subiect îl voi aborda în continuare.
Prelungirea artificială a vieții bolnavilor muribunzi produce suferințe de nedescris nu numai bolnavilor, ci și familiilor acestora. Una dintre cele mai oribile circumstanțe în care un bolnav terminal poate să-și sfârșească zilele este în secția de terapie intensivă. Închipuiți-vă (cei dintre cititori care nu sunt medici sau surori și cei care din fericire nu au fost internați în această secție), că acolo nu este zi și nici noapte ci tot timpul o lumină artificială, “țipete” permanente ale alarmelor de la monitoare, injecții și tratamente continue, escare de decubit care nu-ți permit să stai culcat cum ai vrea, analize repetate, etc.
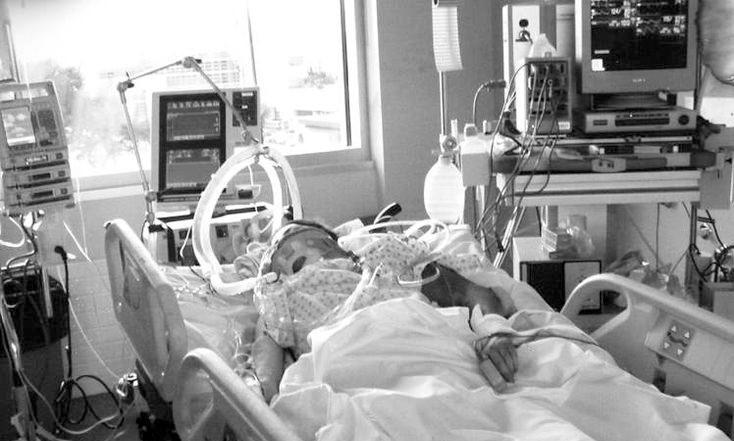
Să nu fiu înțeles greșit: terapia intensivă salvează zilnic mii de vieți și fără ea nu este de conceput o medicină avansată. Dar cu ce ajută terapia intensivă bolnavilor terminali? Îi face doar să sufere fără folos și fără nicio speranță de vindecare. Nu mai vorbinm de povara financiară a fiecărei zile petrecute degeaba la terapia intensivă.
În 2016 respectata revistă medicală britanică The Lancet comenta două articole din The New York Times (6). Primul, intitulat Is it better to die în America or în England? (E mai bine să mori în America sau în Anglia?) compară tratamentul bolnavilor terminali canceroși în șapte țări dezvoltate. Surprinzător și încurajator, în SUA numai 22% din ei mor in spitale. În defavoarea Americii este însă faptul că 40% dintre aceștia au avut internări la terapia intensivă în ultimele șase luni ale vieții, față de numai 18% în celelalte țări. Autorii speră că în viitor presa și medicii vor căuta mijloace de educare a personalului medical, a pacienților terminali și a familiilor lor, ca accentul să fie pus pe calitatea și nu pe durata vieții rămase, spre o moarte liniștită și fără suferințe. Pe aceeași temă Wilkinson și Savulescu au publicat un articol (7) care subliniază că medicii trebuie să fie conștienți că la un moment dat terapia intensivă nu mai ajută bolnavilor terminali ci le dăunează și să oprească aceste tratamente. Deși decizia de a opri tratamentul intensiv este complexă și are uneori repercusiuni judiciare (neîndreptățite), autorii consideră că este datoria etică a medicilor să oprească tratamente care nu pot avea niciun rezultat pozitiv.
Cu aceeași idee își începe talentatul medic-publicist american Atul Gawande cartea Being mortal (A fi muritor), publicată în 2014. Gawande descrie cazul real al pacientului Lazaroff (numele este probabil fictiv). El a fost operat de cancer și tratat prin chemoterapie, dar cancerul i-a revenit. Lazaroff s-a reinternat la spital cu metastaze în mai multe organe. Era debilitat, cu insuficiență cardiacă și renală și nu se mai putea ține pe picioare. Soarta îi era pecetluită. Medicii i-au oferit două alternative: să-i dea calmante până când i se vor termina zilele sau să facă efortul de a se extirpa metastazele, ceea ce implica tratamente complexe și dureroase. Bolnavul a optat pentru varianta de a lupta până la capăt. A primit o doză mare de radioterapie, după care a avut o operație de peste opt ore de extirpare a metastazelor. Toate acestea nu au ajutat și Lazaroff și-a petrecut ultima lună a vieții la terapia intensivă, ventilat artificial și cu toate implicațiile descrise mai sus, în loc să-și termine zilele acasă, în mijlocul celor dragi sau la un centru de îngrijire a bolnavilor terminali (hospice), unde principalul obiectiv al tratamentului este alinarea suferinței lor. În Israel există și sistemul de hospice la domiciliu, unde același tratament este asigurat gratuit de către medici și surori, acasă la bolnav. Este nevoie însă de aprobarea membrilor familiei, dacă bolnavul are familie.
În continuare Gawande descrie mustrările de conștiință pe care le-a avut în urma acestui caz nefericit. El crede (și eu sunt de acord) că medicul are datoria etică de a divulga pacientului tot ce este legat de operație, inclusiv șansele de vindecare. Nimeni nu i-a explicat lui Lazaroff că nu avea nicio șansă și că va avea numai de suferit până la moartea inevitabilă. Din păcate medicina modernă ne învață multe lucruri, dar cărțile noastre de studii nu scriu aproape nimic despre inevitabilele realități ale bătrâneții, ale stărilor debilitante și ale morții.
Subiectul morții naturale este descris pe larg în cartea How We Die (8) (Cum murim) a regretatului chirurg și publicist american Sherwin Nuland, candidat la premiul Pulitzer pentru literatură și pe care l-am cunoscut cu ocazia unui congres organizat în Israel în 2008. De nenumărate generații, scrie Nuland, oamenii au acceptat și au respectat moartea ca pe un fenomen natural. Doctorii își recunoșteau neputința de a “reînvia” pe bolnavii terminali, nu o negau cu aroganța caracteristică multor medici contmporani.
După Gawande, moartea poate interveni sub trei forme. Moartea subită, de exemplu de infarct miocardic sau accident rutier, pare “preferabilă”, pentru că persoana care sucombă nu suferă mult timp. Ea este însă foarte traumatizantă pentru membrii familiei, care nu-și pot lua rămas bun de la cel drag. Moartea treptată, cu recuperări parțiale după fiecare înrăutățire a stării de sănătate, apare la bolnavii care suferă de boli cronice grave. În final bolnavul debilitat și cel terminal trece printr-o perioadă mai lungă sau mai scurtă cu o calitate scăzută a vieții și suferințe, urmată de moarte.
Gawande încheie cartea Being mortal, explicând că ea încearcă să prezinte cititorului eforturile depuse de medici și de unii bolnavi terminali de a confrunta legile biologiei, dar că sfârșitul este inevitabil.
Aș vrea să închei cu câteva rânduri despre eutanasie (ucidere din milă?) și ordinul de a nu resuscita.
Cuvântul eutanasie este de origine greacă: eu – bun + thanatos – moarte.
Eutanasia activă este o metodă de a termina viața unui pacient, de obicei prin injectarea unei doze letale de medicament hipnotic, sedativ și/sau narcotic, pentru a-i pune capăt durerii și suferințelor. Eutanasia voluntară (cu permisiunea pacientului) și activă este acceptată numai în câteva țări: Belgia, Luxemburg, Olanda, Elveția și în două state din SUA – Oregon și Washington.
Eutanasia pasivă este hotărârea personalului medical, cu aprobarea bolnavului sau a tutorelui legal, de a nu acorda, sau de a opri tratamentul care menține în viață un bolnav cu o boală incurabilă, tot cu intenția de a-i termina suferințele. Un exemplu ar fi întreruperea ventilației artificiale în cazul Lazaroff, descris mai sus.
Eutanasia involuntară este considerată o crimă. Naziștii germani foloseau eutanasia involuntară ca metodă de purificare a “rasei ariene” de indivizi născuți cu defecte fizice, retardați sau bolnavi psihiatrici.
Având în vedere complexitatea subiectului, îi invit pe cititori să viziteze siteul https://en.wikipedia.org/wiki/Euthanasia pentru a primi mai multe informații.
Un caz special de eutanasie pasivă este DNR – Do not Resuscitate (A nu reanima), practicat în mai multe țări, în special în SUA. Este ordinul de a nu face eforturi de resuscitare la cererea legală a pacientului sau al tutorelui legal. Pentru mai multe detalii vizitați siteul https://en.wikipedia.org/wiki/Do_not_resuscitate
În Israel, mai ales din motive religioase, terminarea vieții bolnavului muribund nu este clar definită. Există termenul de “bolnav terminal” definit ca un bolnav a cărui speranță de viață nu depășește șase luni, dar așa cum am mai spus, această definiție este problematică. La acești bolnavi medicul are voie să nu inițieze un tratament nou, dar nu are voie de exemplu să întrerupă ventilația artificială. Un alt mod de a respecta dorința bolnavilor în Israel sunt “Instrucțiunile preliminare”. Un om considerat apt din punct de vedere mintal poate întocmi un act legalizat prin care decide să refuze anumite proceduri după ce își pierde aptitudinile mintale, de exemplu să nu fie reanimat sau operat.
Am dedicat acest articol atitudinii medicinei și a medicilor față de bolnavii terminali. Din păcate medicina modernă, controlată de dorința de câștig și aflată sub o permanentă amenințare juridică, prelungește suferința bolnavilor prin tratamente inutile, adeseori cauzând suferință până în ultima zi a vieții bolnavului. Noi, medicii, trebuie să înțelegem că rolul nostru este salvarea vieții, dar numai a vieții în care demnitatea bolnavului este respectată, fără a provoca suferințe inutile bolnavilor terminali. Cu toate cele scrise mai sus, principalul factor în decizia de trata sau nu un bolnav terminal este dorința individului respectiv.
Referințe
- Alfred Worcester. The care of the aged, of the dying and the dead. 1940, Second edition, Charles C Thomas, Springfield & Baltimore.
- https://www.mydeath-mydecision.org.uk/government-to-review-terminal-illness-definition/
- Yuval Noah Harari. Homo Deus. A brief history of Tomorrow. 2015, Harvill Secker, London.
- Atul Gawande. Being Mortal. Medicine and what matters in the end. 2014, Metropolitan Books, New York.
- Samuel Shem. The House of God. 1978, Bantam Dell, New York.
- Prolonging life at all costs: quantity versus quality. Editorial. The Lancet Respiratory Medicine. www.thelancet.com/respiratory Vol 4, 165. March 2016.
- DJC Wilkinson and J Savulescu. Knowing when to stop: futility in the intensive care unit. Curr Opin Anaesthesiol. 2011 April;24(2): 160-5.
- Sherwin Nuland. How We Die. Reflections on Life’s Final Chapter. 1994, Random House of Canada, Ltd, Toronto.
Tiberiu Ezri

15 Comments
Conform medicului meu de familie – într-adevăr , în două state ale U.S.A. eutanasia e legală , dar nu se face din lipsă de medici . –
Conform actorului Marin Moraru (1937-2016 ) – nu de moarte mi-e frică , ci de pragul de dinaintea ei . –
k.i.
Nu este ușor de citit acest articol, dar felul în care tratează autorul problema trecerii de la viață la moarte a pacientului cu boală terminală este pe principiul luării în considerare a demnității omului și a nu prelungi suferințele inutile. Desigur, decizia finală, spune el, o ia bolnavul. Un articol pe care trebuie să-l acceptăm cu înțelegere și în perioada epidemiei sau chiar pentru acest motiv. Fiind amintită și lăudată de două ori în ultima ediție a Revistei, cartea The House of God, a lui Samuel Shem. Am să caut s-o procur și să citesc și eu această carte. Articol frumos construit, documentat și uman. Deși dureros. Felicitări. Multă sănătate !!!
Pot sa-ti day cartea.
Mulțumesc pentru gând ! Am găsit-o pe internet sub formă de pdf.
Foarte bine!
Am citit articolul cu multă atenţie. E documentat, echilibrat şi accesibil pentru profani.Nu poţi lăsa doar pe umerii medicilor decizia de a ţine un om conectat la aparate sau a-i uşura sfârşitul. Cred că toţi cei responsabili şi (încă) cu mintea limpede ar trebui să lase în urmă o hârtie oficială dispunând ce şi-ar dori dacă ar ajunge în situaţia să nu mai ştie de ei sau să fie ţinuţi în viaţă de aparate. Poate părea cinic…Şi nu ştiu dacă ar fi posibil.
Asa cum am precizat in text, aceasta varianta este legala in Israel si tradus din ivrit sa numeste “Instructiuni anticipate”.
Articolul este foarte interesant din punct de vedere ştiinţific şi foarte bine documentat, dar multe lucruri pot fi spuse, legat de acest subiect DUREROS, în Israel mai mult decât în alte ţări din vestul Europei sau UŞA.
“I have learned from my life în medicine that death îs not always an enemy. Often it îs good medical treatment…
Deşi este un citat din marele C.Barnard,
Nu cred că exprimarea “medical treatment” este cea potrivită. A lăsa pe cineva să moară, indiferent de condiţii sau circumstanţe nu poate fi numit un tratament medical. Se poate găsi o altă denumire, dar aceasta nu mi se pare potrivită. Poate fi o atitudine, o hotărâre, o concepţie, o măsură, dar în nici un caz “tratament medical”.
Prelungirea vieții trebuie să fie condiționată de dorința lor de a trăi. Bolnavii terminali, muribunzi, trebuie să-și termine zilele în mijlocul familiei și cu cât mai puțină suferință.
Alte observaţii…
În ziua de astăzi, în Israel cel puţin, mai nimeni, şi in special tinerii, chiar şi cei de peste 60 de ani, cu părinţi apropiaţi de vârstele la care m-am referit mai sus, nu acceptă să lase părinţii să locuiască în propriile lor case, sau în mijlocul familiilor. Nu este comod nu este bine privit de către ceilalţi, părinţii incomodează. Părinţii sunt internaţi, localizaţi în nişte case de bătrâni, iar în Israel, aceste case, chiar şi cele considerat de calitate, cu preţuri exorbitante solicitate celor internaţi, sunt cumplite în felul în care se poartă în momentul în care cineva “alunecă” într-o stare de diferite naturi medicale şi nu mai poate să gestioneze singur ceea ce i se întâmplă. Copiii se implică destul de puţin, şi nu odată am dorit să iniţiez o investigaţie asupra comportamentului dezastruos al personalului care se ocupă de bătrânii uşor problematici mintal, aflaţi contra sume uriaşe, în casele de elită, ca să nu mai vorbim de ceea ce am văzut în casele modeste, acolo unde nu există banii care să acopere necesitatea financiară a instituţiilor.
Apropos, prin anul 2002 cred am vizitat la Bucureşti Casa de bătrâni Moshe Rosen, de pe strada Jimbolia în Bucureşti, nu e locul să descriu în ce hal am găsit eu, această instituţie, unde la vremea respective se afla soţia unuia dintre inculpaţii procesului Romanoexport, dnă doctor dermatolog, Florica Ştefănescu, o doctoriţă de mare clasă. Îmbătrânirea şi degradarea mintală ocolesc foarte puţini bătrâni, iar dna Florica, pe care am cunoscut-o din copilărie, nu a avut acest privilegiu.
Fără să fiu medic, şi am mai spus-o am o experienţă bogată în domeniu, legată de persoane apropiate a căror bătrâneţe am “gestionat-o” direct (bunica, tatăl, mama decedată la 105 ani, şi asta numai pentru că a locuit cu famila mea), unchiul, mulţi alţi, de care am avut grijă de aproape sau de departe, pe timp mai scurt sau mai lung, fiind internaţi la spitale, la case de bătrâni elitiste, sau din contră, la unele de categoria N)
Rareori personalului medical din spitale îi pasă cu adevărat de soarta bătrânilor, motivele sunt diverse şi nu le voi menţiona mai jos.
A găsi doctori sau personal spitalicesc care să arate cu adevărat interes pentru bolnavii în vârstă şi să încerce a-i menţine vii, nu am întâlnit niciodată. Bănuiesc că motivele în urma cărora scrieţi ceea ce scrieţi, sunt legate de dorinţa celor din jur, a familiei şi nu a spitalelor, şi cu atât mai puţin, a caselor de bătrâni, care abia aşteaptă să elibereze un pat, să-şi însuşească suma de bani depusă la intrare, şi care în multe cazuri rămâne instituţiei în care bătrânul a decedat, astfel să reînceapă aducerea unei alte persoane, care va dona din nou o mulţime de bani instituţiei. Banii ceruţi la intrare, care se administrează în felurite moduri, reprezintă o sumă iniţială, dar pe lângă această, taxa lunară a celui care închiriază serviciile unei asemenea case, fiind încă pe propriile picioare, şi lucid, sunt nejustificat de scumpe.
Cu cât persoana decedează mai repede, cu atât proprietarii instituţiilor se îmbogăţesc mai serios, ca să nu mai vorbim de mafia celor care se ocupa de îngrijirea zilnică a persoanelor, aflată în diferite grade de degradare.
La spitale, spre deosebire de aceste case, situaţia nu e cu mult diferită, doar că acolo oamenii nu pot fi ţinuţi doar pentru a le menţine viaţa, nimeni nu stă în spital, dincolo de o perioadă foarte limitată de timp, cei despre care vorbiţi, care trebuiesc menţinuţi cu respiraţie artificială sau prin alte mijloace, nu pot rămâne în spitale decât pentru scurt timp. Locul lor e la instituţiile de recuperare, sau casele de bătrâni. Un loc detestabil, pentru oricine care nu e în depline facultăţi mintale.
Am şi alte experienţe, legate de tratamentul intensiv, al celor care ajung într-o situaţie foarte gravă la spital şi sunt internaţi pentru primele ceasuri la urgenţă. Aici cunosc mai bine situaţia din Haifa, dar am fost părtaşă şi la cea a unei doamne pusă să stea pe culoar, până când, am telefonat personal directorului spitalului Wolfson cerându-i s-o introducă într-o cameră. Pe lângă că era bolnavă terminală, atunci în acel moment era şi cu o pneumonie, care a fost în cele din urmă terminală. NImeni nu analizează în amănunte situaţia bătrânilor.
Ca să nu mai vorbesc de propria mea mamă şi de grozăvia internării ei la urgenţă la spitalul Rambam din Haifa, unde ea şi toţi ceilalţi sunt ţinuţi la o temperatură de 0 grade, poate 2 grade, fără a fi acoperiţi, fără a se da timp de ore nici o informaţie familiilor aşteptând afară şi neavând idee de ce se întâmplă înăuntru.
Scuza că nu au personal, o fi ea adevărată. Am încercat să contactez după moartea mamei (urmând acelei vizite la urgenţă) directorul secţiei de la Rambam propunând-o diferite mijloace de îmbunătăţire a funcţionalităţii legăturii între cei aflaţi în interior (prin personalul medical) şi cei aflaţi în afară, am solicitat să fiu voluntar la o asemenea acţiune, dar nu s-a considerat posibil.
Cred că voi încheia aici, articolul dvs aduce informaţii documentate, dar de exemplu
“Medicina modernă, alimentația variată și stilul de viață sănătos prelungesc în mod continuu speranța de viață a oamenilor. În cartea sa Homo Deus (Omul Dumnezeu) (3), filozoful și istoricul israelian-american Yuval Noah Harari deduce logic și parțial documentat că în viitorul nu prea îndepărtat oamenii nu vor mai muri de boli, ci numai în accidente și în în războaie, deci vor fi practic nemuritori”, o consider, o adevărat inepţie.
Oamenii nu vor să moară, nici când sunt bolnavi şi nefericiţi. Cel puţin mulţi dintre ei, şi cred mai ales la vârste înaintate. Dar personalitatea şi educaţia fiecăruia sunt cele care dau imaginea adevărată. Fiecăruia i se cuvine ceea ce crede şi poate, sau dacă a avut luciditatea necesară a luat o hotărâre înaintea momentului decisiv în care mintea nu-l mai poate ajuta.
Copiii celui bolnav au cred dreptul, dacă au curajul, să decidă uneori în ceea ce-i priveşte pe părinţii sau apropiaţii lor. Cu condiţia ca să aibă şi sufletul corespunzător. Dar cine mai poate aprecia acest lucru, în faţa confruntării cu destinul?
Funcţia de tutore, aici în ISRAEL este o altă catastrofă instituţională, de care nu-i pasă practic nimănui.
🙁 🙁 🙁
Va multumesc pentru numeroasele comentarii instructive. De fapt majoritatea criticilor, spre exemplu ineptia nemuritorilor scrisa de Yuval Harari am mentionat-o si eu in text. Faptul ca bolnavul trebuie sa-si decida soarta l-am scris ca ultima fraza a articolului. Problemele de internare ale acestor bolnavi in spitalele publice din Israel am mentionat-o.
Si acum si alte lucruri pe care le-ati scris si cu care nu sunt de-acord:
– citatul lui Barnard trebuie subanteles si nu tradus mot-a-mot. A nu opera un bolnav terminal si prin asta a nu-i prelungi chinurile este o decizie de tratament si inca una umana.
– nu sunt de-acord ca in Israel toti batranii isi termina viata in case de batrani si nu acasa la ei. Depinde de copii. Parintii mei sunt acasa la ei desi sunt dependenti. Am si alti prieteni in aceeasi situatie.
In final as vrea sa va reamintesc tema si scopul acestui articol: datoria medicinei de a usura suferinta bolnavilor terminali.
Cu multumiri si urari de sanatate
Tibi Ezri
Se poate ca nu am sesizat unele afirmatii ale dvs. Dar va raspund doar la cele citate mai jos:
“nu sunt de-acord ca in Israel toti batranii isi termina viata in case de batrani si nu acasa la ei. Depinde de copii. Parintii mei sunt acasa la ei desi sunt dependenti. Am si alti prieteni in aceeasi situatie.”
Nu am spus ca toti batranii, dar acesta e trendul, iar cei care sunt exceptii, sunt oamenii mai in varsta, veniti din tarile mai sarace, sau sefarzii, sau tarile foste socialiste, in care mentalitatea a avut din multe motive unele avantaje, privind comportarea umana. Nu cred ca persoanele venite din vest, USA, sau sau tinerii israelieni de astazi ii tin acasa pe parinti. In cel mai bun caz parintii stau cu un foreign worker, care are grija de ei, iar copiii lor controleaza uneori mai mult, alteori minimal cele cae se intampla. Nu trebuie uitat ca multi copii au plecat de mult din Israel, lasandu-si parintii batrani in Tara sfanta in grija unor lucratoare din tarile lumii a treia.
Aici intervine adesea norocul, dar solutia aceasta este in general preferabila sederii intr-o casa de batrani.
Multumesc
Sa nu mai pui vreodata la indoiala puterea coincidentzei!!!
Tibi si cu mine ne-am referit in acelas numar al revistei la ” House of God” , neuitatul roman al lui Shem!!
Cat despre subiectul (superb tratat) al eseului lui Tibi, nu-mi ramane decat sa amintesc vorba poetului: Nu de-a mortii mi-este frica, ci de vesnicia ei (oare am reprodus corect versul?)
Ah, si mai e ceva, bine inteles Woody Allen: nu mi-e frica de moarte, dar as vrea sa fiu nemuritor!
Bravo Tibi.
GBM
iti multumesc Gabi!
Hava, iti multumesc pentru aprecieri si pentru ajutorul continuu pe care il acorzi in editingul articolelor mele. Cel din aceasta editie l-am scris atunci cand inca nu era corona si put a nici nu erau clare proportiile coronei care intre timp a trecut de la epidemie la pandemie.
Oricum, mesajul pe care am vrut sa-l transmit este necesitatea si datoria medicilor de a usura suferinta bolnavilor terminali si acest lucru ramane valabil dupa parerea mea in toate circumstantele.
De mult nu am mai citit un articol atât de interesant, felicitări!
Cred numai că nu este momentul cel mai potrivit să vorbim despre moarte tocmai acum, pe timp de epidemie.